Содержание статьи
Уретероцеле мочевого пузыря и уретрального канала – шарообразное, кистозное образование в нижнем отделе или устье. Мочеточник — парный орган, поэтому порой различают двухстороннюю патологию. Габариты кисты достигают разных величин.
Маленькие размеры долгое время не выявляются, они не нарушают отток урины. Большие перекрывают просвет, препятствуют мочеиспусканию, возникают серьезные последствия. Диагностика уретероцеле. Какие бывают осложнения? Методы лечения. Об этом и многом другом наша статья.

Анатомия мочевыделительной системы
Выделение урины из почек начинается с лоханок, где собирается переработанная жидкость. Затем по мочеточником, она попадает в пузырь. По уретре выходит из организма.
Нарушение работы одного из них приводит к осложнениям. Анатомически, уретральный канал соединяет лоханку почки, где собирается урина, с пузырём, куда она транспортируется.
Имеет два отдела – верхний, который соединён с почкой, нижний, где мочеточник впадает в пузырь, образуя устье. Они состоят из – соединительная, мышечная и эпителиальная ткань.
В устье есть дополнительный слой, который образует уплотнение и сужение в органе. Это необходимо для создания давления, чтоб, урина из мочевого не поднималась обратно.
Образование уретроцеле
При данном недуге происходят патологические изменения в строении мочевого пузыря и уретры. В последнем формируются кистозного образования, это влечёт за собой патологические процессы.
Основные изменения начинаются в устье, где за счёт сужения канала нарушается ток урины. Появляется застой жидкости, что приводит к растяжению, и деформации повреждённых тканей.
- Орган воспаляется и расслаивается. В свободных полостях собирается моча.
- Из-за кисты уменьшается объем пузыря. У больного возникают частые позывы в туалет.
Причины возникновения бывают врождённые или являться следствием патологии и воспаления мочевыделительной системы.
Классификация
Располагается на одной или двух сторонах.
Образование в мочеточнике, который сформирован анатомически правильно. Её местоположение бывает пролабирующее (выпадающее), и эктопическое (аномальное).
Первый вид аномалии у девочек, за счёт широкой и короткой уретры, может выпадать наружу. Она представляет собой образование, покрытое мышечной тканью, тёмного цвета.
Пролабирующая киста у мальчиков в случае выпадения перекрывает полностью уретру, вызывая резкое прекращение оттока урины. Эктопическое образование располагается в мочеточнике, который имеет атипичное расположение.
Чаще всего это врождённые отклонения у детей. При аномалиях уретра может открываться:
- В прямую кишку.
- В яички у мальчиков.
- В матку и влагалище у девочек.
- Промежность.
- В уретру.
Врождённые аномалии имеют три степени:
- Первая – это когда внутри пузырный отдел мочеточника незначительно увеличен. Эта патология не влияет на верхние мочевыводящие пути.
- Вторая имеет большие размеры, что приводит к увеличению просвета мочеточника и лоханки почки (уретерогидронефрозу.) Нарушается функция органа.
- Третья — не только к расширение мочеточника и лоханок, но и к ослабление функции пузыря. Появляется отмирание тканей, возникает почечная недостаточность.
Причины
Уретероцеле считается не до конца изученным заболеванием. Существует несколько теорий возникновения у ребёнка врожденных патологий. Одной из основных считается влияние экзогенных факторов:
- Курение.
- Алкоголизм.
- Приём некоторых препаратов (гормоны, противотуберкулёзные).
- Химические вещества (моющие, чистящие средства, краски, лаки).
- Вирусные инфекции (краснуха, герпес, токсоплазмоз, цитомегаловирус).
Возникновение патологии у взрослого
- Прохождение большого камня, который перекрыл проход.
- Различные опухоли внутренних органов, которые придавливают мочеточник.
- При травмах спинного мозга, когда нарушается регуляция процесса выделения урины.
- Закупорка сгустком крови при заболеваниях кровотока или почек.
- Хронические воспаления, приводящие к рубцеванию ткани.
- Во время беременности крупный плод может придавливать мочеточник.
Клиническая картина
На ранней стадии болезнь проходит бессимптомно. По мере увеличения кисты появляются признаки:
Периодические боли в нижней части спины. Она может локализоваться в паху, отдавать в бедро. Появляется перемежающаяся хромота. Во время ходьбы причиняет невыносимые страдания.
Человек не может двигаться. Постояв 10-15 минут проходит сама. Это случается из-за давления кисты на подвздошную вену.
Появляются отеки лица, конечностей по утрам. С течением болезни они усиливаются, не перестают за день.
Повышается артериальное давление, его ещё называют почечным. Из-за плохой работы почек, усиливается нагрузка на сосуды, натиск поднимается. Развивается гипертоническая болезнь.
У детей визуально видно увеличение живота и больной почки. Её можно прощупать руками.
- Гематурия (кровь в моче) говорит о серьёзных проблемах в органе. Начинается отравление, он не справляются со своей работой. Признаки – тошнота, рвота, упадок сил, повышение температуры.
- При застое урины могут возникнуть цистит, пиелонефрит.
- Рефлекторно нарушен мочеиспускательный процесс.
- Неконтролируемое вытекание урины.
- Частые позывы в туалет.
- Трудности с оттоком, полное прекращение.
У женщин и девочек, при большом объёме кисты, может наблюдаться выпадение, через уретру.
Диагностика
Диагностирование заболевания на начальной стадии практически нельзя. У детей с врождённой патологией, если отклонения от нормы небольшие не всегда выявляется заболевание.
Во время внутриутробного формирования ребёнка, на УЗИ, специалист может определить патологию развития мочеполовых органов. После рождения малыш должен наблюдаться, стоять на учёте.
В более позднем возрасте и у взрослых, при появлении первых признаков плохой работы почек, надо пройти обследование.
Диагностика мочевыделительной системы предполагает:
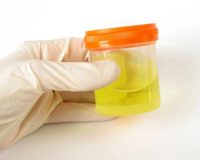
- Сдать анализ мочи, общий крови, биохимию. Это необходимо для определения состояния организма и работы почек.
- Присутствие в урине белка, эритроцитов, лейкоцитов, говорят о серьёзном воспалительном процессе. В биохимическом анализе мочевина и азот, натрий и кальций – это сигнал к более полному обследованию.
- УЗИ почек и уретры устанавливает общую картину. Процедура безвредна даже для детей. Проводят по необходимости.
- В некоторых случаях рекомендуют рентген с контрастом. На фоне него несколько снимков, в разных ракурсах. Часто делать нельзя.
- Используют метод МРТ, чтоб определить какие ткани повреждены, нет ли новообразований.
Лечение
Это заболевание устраняется только хирургическим путём. Новорождённым детям, с прогрессирующей патологией, операция может проводиться в первые месяцы жизни.
Открытая рекомендуется в тяжёлых случаях, когда идёт сильное поражение органа, требуется его пластика или полное удаление.
Нынешние методики позволяют с помощью технологий, проводить операции с минимальной травмой органа. Для этого используют такие методы, как эндоскопия, когда в мочевой попадают через уретру, с помощью специального прибора и удаляют кисту.
А также, когда она находится в верхней части мочеточника, используют метод лапароскопии. С помощью небольших надрезов на теле больного удаляют опухоль.
Современная хирургия обладает различными методиками лечения заболеваний мочевой системы. Читайте статьи на нашем сайте.